Do niedawna uznawana za marginalny problem w medycynie, nietolerancja histaminy jest przyczyną dolegliwości podobnych do alergii. Inne są jednak jej przyczyny i zupełnie inaczej należy ją leczyć. Jak odróżnić ją od alergii i co robić w razie pojawienia się nietolerancji histaminy w codziennym życiu?
Do niedawna uznawana za marginalny problem w medycynie, nietolerancja histaminy jest przyczyną dolegliwości podobnych do alergii. Inne są jednak jej przyczyny i zupełnie inaczej należy ją leczyć. Jak odróżnić ją od alergii i co robić w razie pojawienia się nietolerancji histaminy w codziennym życiu?
Zarówno lekarze, jak i pacjenci dostrzegają konieczność odróżnienia nietolerancji histaminy od prawdziwej alergii. Słowo „alergia” jest zbitką dwóch greckich wyrazów: allos – inny + ergos – reakcja. Wiemy, że alergię zawsze wywołuje jakiś alergen, cząsteczka chemiczna, która powoduje nadmierną, nieprawidłową i skomplikowaną reakcję całego układu immunologicznego. Natomiast w przypadku wystąpienia nietolerancji histaminy, nie występuje żaden alergen. Niepokojące nas objawy wywołuje nadmierna ilość histaminy w organizmie . Cząsteczki chemicznej wykorzystywanej przez nas w wielu reakcjach fizjologicznych, a więc niezbędną do życia. Histamina ma działać krótko i szybko, kiedy przestaje być potrzebna, u zdrowych osób jest dezaktywowana dzięki dwóm naturalnym enzymom. Niedobór tych enzymów, albo nadmierne dostarczanie histaminy do organizmu powodują, że efekty jej działania nasilają się, trwają dłużej, stają się dokuczliwe, a czasem nawet groźne dla chorego.
Alergia bez alergenu?
Histamina jest wykorzystywana w wielu procesach życiowych, jak choćby w obronie przed czynnikami szkodliwymi, w tym biologicznymi. Mogą to być pyłki roślin, wirusy, bakterie, komórki i zarodniki grzybów, a nawet pasożyty. Wiadomo jak jest wytwarzana histamina, jak krąży w organizmie, na jakie receptory działa i co powoduje. U osoby cierpiącej na nietolerancję histaminy mamy do czynienia z sytuacją, w której ta sama „fizjologiczna” histamina szkodzi, gdyż jest jej za dużo lub zbyt wolno jest rozkładana. Najczęściej osoba z nietolerancją histaminy przyjmuje pokarm, w którym jest zbyt dużo histaminy w stosunku do aktywności enzymów ją rozkładających. Drugą przyczyną, po deficycie enzymu, może być zwiększona produkcja histaminy w jelitach, wywołana przez nieprzyjazne bakterie lub grzyby.
Mikroorganizmy te metabolizują histydynę – jeden z aminokwasów, wchodzących w skład przyjmowanego z pokarmem białka – do histaminy.
W obu przypadkach histamina wchłania się przez ścianę jelit do krwi oraz limfy i zostaje przetransportowana do różnych miejsc w organizmie, wywołując silne objawy chorobowe. Czas trwania tych objawów będzie zależał od ilości wchłoniętej histaminy, dostarczonej wraz z pokarmem, oraz szybkości jej rozkładania.
Jak organizm radzi sobie z nadmiarem histaminy?
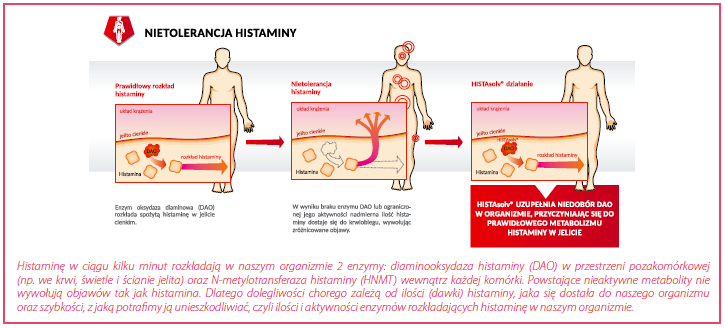
Niezależnie od tego czy nadmiar histaminy w świetle jelit pochodzi z pożywienia, czy ze zwiększonej produkcji, głównym enzymem, który ją rozkłada, jest diaminooksydaza histaminy, w skrócie DAO. Jest to enzym uwalniany do przestrzeni międzykomórkowej i tam wykazujący największą aktywność. Drugim, ale wewnątrzkomórkowym enzymem rozkładającym histaminę jest N-metylotransferaza. Dlatego to właśnie DAO odpowiada za dezaktywację nadmiaru histaminy w świetle jelita. Jeżeli zabraknie w organizmie enzymu DAO lub jest go za mało w danym momencie, w stosunku do ilości histaminy dostarczonej z pożywieniem, dochodzi do ogólnoustrojowych objawów nadmiaru histaminy. Pewne ilości DAO krążą we krwi, dlatego histamina także tam jest stopniowo rozkładana. Wykazano, że ilość DAO we krwi jest proporcjonalna do ilości w jelitach, co wykorzystano w diagnostyce i leczeniu nietolerancji histaminy.
W układzie immunologicznym główną komórką produkującą histaminę jest mastocyt, jeden z rodzajów 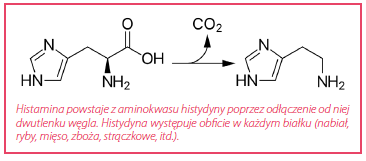 białych krwinek. DAO i N-metylotransferaza to główne narzędzia rozkładania histaminy. Ich ilość jest przeważnie wystarczająca, aby kontrolować działanie histaminy uwalnianej w prawidłowych procesach obronnych. Dlatego osoby z nietolerancją histaminy nie mają objawów do chwili pojawienia się zbyt dużych ilości zewnętrznej histaminy w jelitach. W przeciwieństwie do alergii, u chorych na nietolerancję histaminy nie dochodzi do zwiększonej produkcji i uwalniania własnej histaminy z mastocytów! To ważne rozróżnienie ze względu na sposoby leczenia. W razie zdiagnozowania nietolerancji histaminy, główny nacisk terapeutyczny powinien być położony na maksymalną i szybką neutralizację histaminy, jeszcze w treści pokarmowej tak, aby nie dopuścić do jej wchłonięcia. W tym celu należy wzmocnić aktywność enzymu DAO w jelitach.
białych krwinek. DAO i N-metylotransferaza to główne narzędzia rozkładania histaminy. Ich ilość jest przeważnie wystarczająca, aby kontrolować działanie histaminy uwalnianej w prawidłowych procesach obronnych. Dlatego osoby z nietolerancją histaminy nie mają objawów do chwili pojawienia się zbyt dużych ilości zewnętrznej histaminy w jelitach. W przeciwieństwie do alergii, u chorych na nietolerancję histaminy nie dochodzi do zwiększonej produkcji i uwalniania własnej histaminy z mastocytów! To ważne rozróżnienie ze względu na sposoby leczenia. W razie zdiagnozowania nietolerancji histaminy, główny nacisk terapeutyczny powinien być położony na maksymalną i szybką neutralizację histaminy, jeszcze w treści pokarmowej tak, aby nie dopuścić do jej wchłonięcia. W tym celu należy wzmocnić aktywność enzymu DAO w jelitach.
Skąd wiadomo, że winna jest histamina?
Odkrycia, że istnieje możliwość zatrucia histaminą z pożywienia, dokonano w latach 70-tych XX w. Od dziesięcioleci obserwowano przypadki zatrucia nieświeżymi ostrygami, małżami czy rybami. Znając objawy i szukając czynnika sprawczego wykazano, że zawartość histaminy w owocach morza szybko rośnie, w ciągu kilku godzin od ich połowu, a po kilku dniach może osiągnąć wręcz trujące stężenia. Właściwa obróbka, np. szybkie filetowanie tuszy czy zamrażanie zmniejszało powstawanie histaminy. Dlaczego? Otóż ryby i owoce morza w swoim przewodzie pokarmowym mają mikroorganizmy przetwarzające histydynę w histaminę. Proces ten nasila się z chwilą obumarcia żywiciela. Bakterie w temperaturze pokojowej łatwo wnikają do martwej tuszy ryby, ostrygi czy małża. Dokładne oczyszczenie tuszy z wnętrzności oraz zamrożenie ogranicza wytwarzanie w niej histaminy. Dlatego m.in. wprowadzono w połowach dalekomorskich przetwarzanie ryb już na samym statku. W kolejnych latach badano inne produkty spożywcze pod kątem zawartości histaminy. Wdrożono też normy jej zawartości. Obecnie w Polsce dopuszcza się do 200 mg histaminy na 1 kilogram żywności.
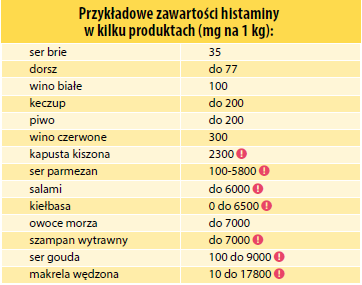
Jak widać zawartość histaminy jest bardzo różna w produktach spożywczych. Zależy od rodzaju pożywienia, metody produkcji, a zwłaszcza od długości i warunków jej przechowywania. Ogólnie można przyjąć, że żywność poddawana fermentacji, a więc działaniu żywych mikroorganizmów, zawiera więcej histaminy. Mikroorganizmy przekształcają histydynę z białek pożywienia w histaminę, w podobny sposób jak wcześniej opisany w jelitach organizmów żywych. Mimo, że niedozwolone jest wprowadzenie do obrotu żywności z zawartością histaminy powyżej normy zdarza się, że niektóre produkty, np. regionalne sery, czy wina zawierają więcej histaminy. Może to być przyczyną poważnych problemów zdrowotnych. Nie ma niestety obowiązku podawania zawartości histaminy na produktach spożywczych, więc osoby z nietolerancją histaminy muszą być czujne.
Czym jest nietolerancja histaminy?
Uważa się, że nietolerancja histaminy dotyczy jedynie 1-2% wszystkich osób prezentujących typowe objawy alergii. Około 80% z nich to kobiety. Wiemy jednak, że u około 20-40% zdiagnozowanych i leczonych alergików NIE UDAJE SIĘ zidentyfikować konkretnego alergenu. Taka sytuacja powinna nasunąć lekarzowi podejrzenie nietolerancji histaminy. Podstawą diagnostyki jest badanie aktywności enzymu DAO we krwi, ponieważ koreluje ona z aktywnością DAO w jelitach. Aktywność DAO powyżej 10 jednostek/mL wyklucza nietolerancję histaminy. Wartość poniżej 3 j/mL potwierdza nietolerancję histaminy. Wartość pomiędzy 3 a 10 może wskazywać na nietolerancję histaminy. Wynik analizujemy zawsze razem z objawami klinicznymi. Można wspomóc diagnostykę, zwłaszcza przy wartościach DAO od 3 do 10 j/mL, oznaczając stężenie histaminy we krwi. Prawidłowe wynosi od 0,3 do 1,0 ng/mL. Wyższe wskazuje na osłabioną aktywność osoczową DAO. Diagnostyka jest dostępna w wielu laboratoriach.
A skąd bierze się własna histamina i jak działa?
Nasz organizm produkuje histaminę z histydyny, dokładnie w takiej samej reakcji, jak w przypadku bakterii czy drożdży. W układzie odpornościowym histaminę produkują wspomniane wcześniej krwinki białe, zwane mastocytami. Poza układem immunologicznym histaminę produkują m.in. komórki śluzówki żołądka (zwane ECL) i komórki nerwowe. Histamina działa poprzez receptory histaminowe. Odkryto do tej pory aż 4 rodzaje receptorów H, numerowane H1, H2, H3, H4. Różne na różnych komórkach. Stąd różnorodność objawów wywołanych tą samą histaminą! W komórkach gruczołów łzowych dochodzi do masywnej produkcji łez. W komórkach śluzówki nosa i zatok wystąpi wzrost produkcji wodnistego śluzu. Podobnie reaguje śluzówka dróg oddechowych i przewodu pokarmowego. Niektórzy wręcz używają określenia katar żołądka, czy katar jelit. Mimo, że nadmiar histaminy bierze swój początek w jelitach, to z chwilą przedostania się jej do krwiobiegu, objawy nietolerancji pojawiają się poza układem pokarmowym. Zmiany skórne, jak zaczerwienienie, pieczenie, świąd, pokrzywka oraz łzawienie i katar nosa to typowe i szybko pojawiające się efekty nadmiaru histaminy. Objawy nietolerancji histaminy zależą od tego, gdzie i w jakich ilościach się ona pojawi oraz jaka jest aktywność rozkładających ją enzymów. Inne możliwe objawy to świąd i pieczenie odbytu (!), cewki moczowej, pochwy, spojówek oczu, języka, śluzówki jamy ustnej. Rozszerzenie i zwiększenie przepuszczalności naczyń limfatycznych i włosowatych powodujące miejscowy obrzęk tkanek oraz gromadzenie płynu w jamach ciała (jelita, opłucna, stawy). Warto dodać, że podobne reakcje rozszerzenia naczyń krwionośnych i obrzęku zachodzą wewnątrz organizmu, w niewidocznych narządach, stąd dolegliwości typu bóle głowy, obrzęk krtani itd.
 W zdrowym organizmie histamina jest w porę rozkładana i dolegliwości się nie pojawiają. U osób z nietolerancją histaminy rozkład trwa znacznie dłużej, dlatego warto go wspomóc podając egzogenny DAO, co może zapobiec, skrócić lub złagodzić dolegliwości. Jeśli znaczna ilość histaminy znajdzie się w przewodzie pokarmowym, dochodzi do rozszerzenia naczyń tętniczych i mikrokrążenia śluzówki jelit. Zwiększa się przepuszczalność śluzówki dla wody, która przesiąka do światła jelita i wzmaga wodnistą biegunkę („katar jelit”). Jest to biegunka niezakaźna, a więc nie należy jej leczyć antybiotykiem czy probiotykiem, ale suplementując enzym DAO.
W zdrowym organizmie histamina jest w porę rozkładana i dolegliwości się nie pojawiają. U osób z nietolerancją histaminy rozkład trwa znacznie dłużej, dlatego warto go wspomóc podając egzogenny DAO, co może zapobiec, skrócić lub złagodzić dolegliwości. Jeśli znaczna ilość histaminy znajdzie się w przewodzie pokarmowym, dochodzi do rozszerzenia naczyń tętniczych i mikrokrążenia śluzówki jelit. Zwiększa się przepuszczalność śluzówki dla wody, która przesiąka do światła jelita i wzmaga wodnistą biegunkę („katar jelit”). Jest to biegunka niezakaźna, a więc nie należy jej leczyć antybiotykiem czy probiotykiem, ale suplementując enzym DAO.
Jak leczyć?
Ze względu na odmienną przyczynę nietolerancji histaminy, zastosowanie znajdą nieco inne leki niż w przypadku alergii. Jeżeli doszło już do objawów, należy oczywiście podać lek przeciwhistaminowy. W sytuacji bardzo nasilonych objawów może być konieczne podanie sterydu. Podstawą jest jednak doustne podanie enzymu DAO. Uzupełniamy nim niewystarczającą aktywność własnego enzymu DAO. Dawkę suplementowanego DAO najlepiej określić w oparciu o własne doświadczenia, dlatego należy obserwować, jakie ilości DAO okazały się skuteczne przy danej porcji pożywienia. Nie ma potrzeby dawkować więcej, ale też nie należy podawać mniej niż niezbędne do neutralizacji całości histaminy.
Enzym DAO ma szansę zadziałać w jelicie tylko na etapie, gdy histamina jest jeszcze w świetle jelita. Dlatego ważny jest moment spożycia DAO. Jeżeli się spóźnimy, istnieje ryzyko, że jakaś porcja histaminy wchłonie się do krwi i zadziała poza jelitem. Sam enzym DAO podany doustnie nie wchłania się do krwi. W praktyce spożywamy DAO na około 15 minut przed posiłkiem. Te 15 minut wystarcza, aby enzym dotarł do jelita wcześniej i niejako „czekał” na histaminę. Warto pamiętać, że dawka suplementowanego enzymu powinna być proporcjonalna do spodziewanej ilości histaminy, jaka pojawi się w jelicie.
A zatem planowanie spożycia dużej porcji serów i degustacja różnych gatunków czerwonego wina, podczas wielogodzinnej biesiady z przyjaciółmi, wymaga większych ilości DAO, aniżeli symboliczne wypicie lampki białego wina na przyjęciu organizowanym przez szefa! Kończąc nieco żartobliwie ten felieton, podkreślam całkiem poważnie, że w całym nieszczęściu, jakim jest dla chorych nietolerancja histaminy, szczęściem jest od niedawna dostępność egzogennej DAO. Do niedawna zalecaliśmy całkowite unikanie „histaminowych” pokarmów i napojów. Degustacja wina czy wybornych serów możliwa była oczyma wyobraźni i należało się obejść smakiem. Teraz jest jednak sposób! Można posmakować tych potraw „w realu”! Oczywiście, można zaryzykować konsumpcję także bez wsparcia DAO, jednak może to spowodować zaczerwienienie się, wysypkę i wędrówkę do toalety, zamiast czerpania radości z towarzystwa przyjaciół i smacznych potraw.

dr n. med. Mirosław Mastej
Lekarz z zawodu i powołania. Prowadzi „Centrum Zdrowia Dr Mastej” w Jaśle. Orędownik zdrowego żywienia. Medyczne obszary zainteresowania to m.in.: wpływ diety i środowiska na funkcjonowanie organizmu człowieka, chronobiologia, farmakologia, lipidologia, immunologia i alergologia. e-mail: miroslaw@mastej.pl